Was ist Bluthochdruck / arterielle Hypertonie?
Uff – Bluthochdruck lautet die Diagnose – Was ist zu tun? Was muss ich wissen?
Leitfragen durch das Thema sind:
- Was ist die Gefahr?
- Was kann ich selbst tun?
- Was sind die Ursachen?
- Welche Formen der Hypertonie gibt es?
- … und noch einige andere Fragen werden Ihnen hier beantwortet.
Bei Bluthochdruck sind unsere Blutgefäße einem zu hohen Druck ausgesetzt. Es wird von Bluthochdruck gesprochen wenn wiederholt Werte über 140 zu 90 gemessen werden.
Häufig wird diese Erkrankung jedoch nicht von uns wahrgenommen, da sie zu Beginn kaum Beschwerden verursacht und wir (noch) nicht spürbar leiden. Das gravierende an Bluthochdruck sind die massiven Folgeerkrankungen die unsere Lebensqualität aggressiv einschränken können.
Anmerkung: Die Begriffe Bluthochdruck und (arterielle) Hypertonie werden hier als Synonyme verwendet.
Bluthochdruck Eckdaten
- Werte für Bluthochdruck: Blutdruck >140 zu 90 mmHg
- mögliche Symptome: gerötetes Gesicht, Schwindel, Kopfschmerzen, Wassereinlagerungen im Gewebe, Sehstörungen, …
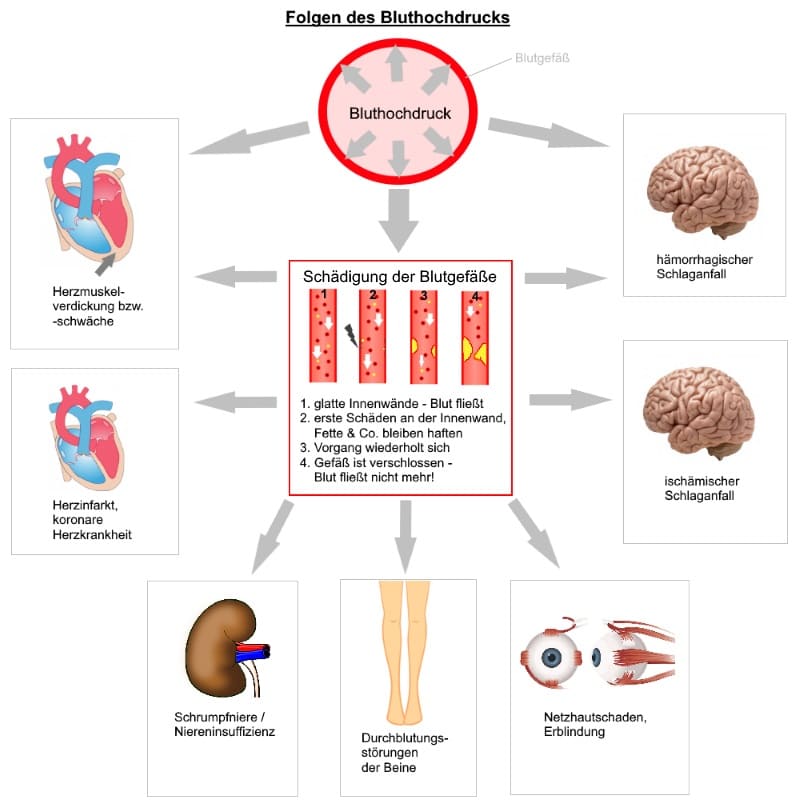
- mögliche Folgen: Nierenschäden, Netzhautschädigung, beschleunigte Gefäßverkalkung (Arteriosklerose), Herzinfarkt, Schlaganfall, …
- Diagnose: z.B. Messung mit einem Blutdruckmessgerät (Selbstmessung, Messung beim Arzt)
- Therapie: Lebensstiländerung (Bewegung + Ernährung) und ggf. Medikamente
Ab wann liegt Bluthochdruck (=Hypertonie) vor?
Wie bereits erwähnt, beginnt Bluthochdruck bei einem Messwert von 140 zu 90 mmHG. Oberhalb dieser Werte gibt es unterschiedliche Grade der Hypertonie.
Einteilung des Bluthochdrucks bzw. Einteilung der Hypertonie (ESH & DHL)
Grad 1: leichter Blutdruckhochdruck 140 – 159 mmHG (systolisch) zu 90 – 99 mmHG (diastolisch)
Eine Grad 1 Hypertonie kann, unter Umständen, mit natürlichen Mitteln (Sport, Bewegung, Ernährung) auf einen normalen Wert reduziert werden.
Grad 2: mittelschwerer Bluthochdruck 160 – 179 mmHg (systolisch) zu 100 – 109 mmHg (diastolisch)
Bei der mittelschweren Hypertonie werden neben der Bewegung und einer Ernährungsumstellung auch Medikamente genutzt um den Blutdruck des Patienten wieder zu normalisieren.
Grad 3: schwerer Bluthochdruck Über 180 mmHg (systolisch) zu über 110 mmHg (diastolisch)
Dieser Blutdruck liegt bereits sehr hoch, es wird aller höchste Eisenbahn für eine medizinische Blutdruckeinstellung um Schädigungen am Gefäßsystem und den Organen zu vermeiden.
Diese Einteilung beruht auf den Leitlinien der ESH (european society of hypertension) und der DHL (Deutsche Hochdruckliga).
Eine weitere Einteilung der Hypertonie gibt es von der Weltgesundheitsorganisation (WHO), diese richtet sich nach der Schädigung der Organe
Klassifizierung der Hypertonie nach Organschäden (WHO)
Stadium I: keine objektiven Anzeichen von hypertensiven Organveränderungen
Stadium II: mindestens eines der folgenden Zeichen einer Organbeteiligung ist nachweisbar:
- Linksherzhypertrophie (Nachweis z.B. durch Elektrokardiografie, Echokardigrafie etc.)
- generalisierte und herdförmige Verengung der Netzhautarterien
- Proteinurie und/oder leichte Erhöhung des Plasmakreatininspiegels
- Nachweis von atherosklerotischen Plaques durch Ultraschall oder Röntgenuntersuchungen (A. carotis, Aorta, A. iliaca oder A. fermoralis)
Stadium III: Nachweis hypertensiver Organschäden:
- Herz: Angina pectoris, Herzinfarkt, Linksherzinsuffizienz
- Gehirn: TIA, Schlaganfall, hypertensive Enzephalopathie
- Augenhintergrund: Netzhautblutungen und Exsude mit oder ohne Papillenödem
- Gefäße: dissezierendes Aneurysma, smptomatische arterielle Verschlusskrankheit
Diagnostik
Schritte die der Arzt durchführt:
- Die Diagnose der Hypertonie bestätigen
- Ursachen für eine sekundäre Hypertonie aufdecken
- kardiovaskuläre Risiko einschätzen sowie Endorganschäden und Begleiterkrankungen erkennen
Diese 3 Schritte erfordern:
- Blutdruckmessung,
- Eigenanamnese,
- Familienanamnese,
- köperliche Untersuchungen,
- Labordiagnostik
- und weitere spezielle diagnostische Tests.
Diagnose der Hypertonie
Der erste Schritt ist hier die Blutdruckmessung in der Praxis. Hierbei ist der Arzt angehalten sich an folgende Punkte zu halten.

Praxisblutdruckmessung und Co.
Die Praxisblutdruckmessung gilt noch immer als der „Goldstandard“ für die Diagnose. Es kann aber verschiedene Gründe geben, diese Messung um praxisunabhängige Blutdruckmessungen zu erweitern.
Welche Gründe können das sein?
Bei den Praxisblutdruckmessungen kann es, durch erhöhten Stress, zu irreführenden Werten kommen. Die Werte können teilweise über der Grenze zur Hypertonie (140 zu 90 mmHg) liegen. In diesem Zusammenhang spricht man von dem Weißkitteleffekt bzw. von dem Weißkittelhochdruck.
Eine andere Möglichkeit ist, der Patient unterliegt bereits einem hohen kardiovaskulären Gesamtrisiko und die Werte liegen im hochnormalen Bereich (130 – 139 mmHg zu 85 – 89 mmHg), hier besteht der Verdacht auf eine maskierte Hypertonie.
Welche Messungen gibt es noch?
a) die häusliche Blutdruckmessung (HBDM oder auch Selbstmessung) – Die häusliche Messung wird mittlerweile als wichtige Ergänzung empfohlen. Denn diese Werte erlauben eine qualifizierte Aussage darüber ob wirklich eine Hypertonie vorliegt.
b) Langzeitblutdruckmessung (ABPM oder auch 24 Stunden Blutdruckmessung) – Mit Hilfe dieser Methode lässt sich der gesamte Tagesablauf darstellen. In diesem Zusammenhang kann zusätzlich auch untersucht werden, ob der Blutdruck den natürlichen Schwankungen unterliegt. Zum Beispiel sollte in Ruhe- und Schlafphasen absinken. Mediziner sprechen hier von dem „Zirkadianer Rhythmus“.
Mit Hilfe der Langzeitmessung kann zum einen der Weißkitteleffekt ausgelöscht werden und gegebenenfalls kann bei einer ausbleibenden Nachtabsenkung auf eine sekundäre Hypertonie geschlossen werden.

Zu der Blutdruckmessung kommt dann die Eigen- und Familienanamnese.
Zum einen werden Vorbelastungen für eine sekundäre Hypertonie abgefragt und zum anderen werden die Risikofaktoren für eine primäre Hypertonie aufgenommen.
An dieser Stelle geht es dann nicht mehr nur um den Bluthochdruck sondern um das gesamte kardiovaskuläre Risiko. (Kardiovaskulär bedeutet „das Herz und das Gefäßsystem betreffend)
Hier die sind wichtige Angaben zur Eigen- und Familienanamnese zusammengefasst:

Ursachen für Bluthochdruck
Es gibt eine ganze Reihe von möglichen Ursachen. Vorab muss geklärt werden um welche Form der Hypertonie es sich handelt.
An dieser Stelle geht es dann nicht mehr nur um den Bluthochdruck sondern um das gesamte kardiovaskuläre Risiko. (Kardiovaskulär bedeutet „das Herz und das Gefäßsystem betreffend)
Hypertonie Formen
Primäre Hypertonie
Bei einer primären Hypertonie ist das mit der Ursache etwas schwieriger.
Hier wirken:
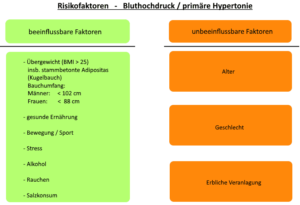
Lebensstil, Alter, Geschlecht und Erbanlagen zusammen.
Während wir auf einige dieser Einflussfaktoren keinen Einfluss haben, sollten wir uns intensiv mit unserem Lebensstil auseinander setzen.
Hier gelten folgende Risikofaktoren als maßgebliche Faktoren für eine Hypertonie.
Risikofaktoren:
- Übergewicht (stammbetonte Adipositas)
- mangelnde Bewegung
- Stress
- ungesunde Ernährung
- niedrige Kaliumzufuhr
- zu hoher Salzkonsum
- Rauchen
- Alkoholkonsum
sekundäre Hypertonie
Bei einer sekundären Hypertonie (Anteil: 10-15%), ist der Bluthochdruck eine Folge einer anderen Erkrankung. Hier sind Ursache und Folge i.d.R. Klar zu erklären. Eine Möglichkeit eine sekundäre Hypertonie früh zu erkennen, bietet die 24 Stunden Messung. Häufig ist hier eine fehlende nächtliche Absenkung des Blutdrucks zu beobachten.
Folgen und Symptome der Hypertonie/Bluthochdruck
Die Symptome
Das besonders heimtückische an einer Hypertonie ist, dass sie meist ohne erkennbare Symptome verläuft. → Hypertonie ist häufig asymptomatisch!
Lediglich folgende Beschwerden können evt. Auftreten.:
- Kopfschmerzen (häufig morgens)
- Schwindel
- Nasenbluten
- Abgeschlagenheit
Leider sind diese Beschwerden so unspezifisch, dass wohl kaum jemand diese sofort dem Blutdruck zuschreiben würde.
Erst wenn die Hypertonie stärker wird, kommen verschiedene Symptome hinzu, die uns gegebenenfalls veranlassen einen Arzt aufzusuchen:
- Atemnot (Belastungsdyspnoe)
- Brustenge (Angina pectoris)
- Herzrasen (Palpiationen)
- Übelkeit
- Sehstörungen
- Nervosität
- Angst
- Schwitzen (Diaphorese)
Diese Symptome sind dann bereits Schäden und Folgen des Bluthochdrucks, daher ist es wichtig den Blutdruck auch selbst regelmäßig zu überprüfen.
Die Folgen
Bluthochdruck – Es hat mich erwischt und was nun?
Als ich, für mich überraschend, mit dem Thema Bluthochdruck konfrontiert wurde schloss ich mich einer Community an, welche sich zum Thema Bluthochdruck zusammengefunden hat.
Dort stellte ich die Frage: „Wie seid ihr denn auf euren Blutdruck aufmerksam geworden und wie kommt ihr damit klar?“
Hier sind einige Antworten:

Punkt 1:
Wie Sie sehen brauchen sie keine Panik haben, denn es gibt Mittel und Wege den Blutdruck wieder in den Griff zu bekommen
Punkt 2:
Wenn es ein Arzt entdeckt hat, dann lassen Sie sich umfangreich beraten. Sollten Sie es selbst entdeckt haben, dann schnellstmöglich mit Ihrem Arzt Rücksprache halten und Gegenmaßnahmen einleiten.
Punkt 3:
Ein langes fröhliches Leben haben. 🙂
Punkt 4:
Es ist toll, wenn Sie diesen Text vollständig gelesen haben. Aber das ersetzt keinen Besuch bei einem Arzt! Mit Bluthochdruck ist nicht zu spaßen, daher sollten Sie unbedingt ihren Arzt aufsuchen. (Dieser Punkt muss aufgrund der Dringlichkeit doppelt genannt werden) 🙂
Wie viele sind von Bluthochdruck betroffen?
- In Deutschland ist fast jeder Dritte von Bluthochdruck betroffen. In etwa 20 – 30 Millionen sind es.
- Bluthochdruck ist die siebthäufigste Krankheit weltweit
- im Alter von 70 – 79 sind schon 3 von 4 betroffen.
- ca. 20 % der Betroffenen wissen nichts von ihrer Hypertonie
- 88 % der Betroffenen, die Bilde sind, lassen sich behandeln.
- ca. 75 % der Behandelten erreichen durch die Therapie wieder akzeptable Blutdurckwerte.
- ¼ der Weltbevölkerung leidet unter Hypertonie
- Herz-Kreislauf-Erkrankungen sind für die meisten Todesfälle verantwortlich
- Nahezu alle Länder sind ähnlich stark betroffen, allerdings werden in anderen Ländern teilweise nur bis zu 30% erfolgreich behandelt.
Hypertonie Therapie
Die Leitlinie
Die „ESC Pocket Guidelines“ (https://www.hochdruckliga.de/tl_files/content/dhl/downloads/2014_Pocket-Leitlinien_Arterielle_Hypertonie.pdf),
- Deutsche Gesellschaft für Kardiologie
- Deutsche Hochdruckliga
- European Society of Cardiology
- European Society of Hypertension
… haben die Leitlinien für das Management der arteriellen Hypertonie erstellt. In diesen Leitlinien, wir genau und detailliert beschrieben wie mit Bluthochdruck umgegangen werden soll.
Angefangen bei den Erklärungen über die Diagnostik bis hin zur Behandlung wird alles berücksichtigt. Es werden auch Behandlungsstrategien bei spezifischen Grunderkrankungen genannt.
Wenn wir das alles in wenigen Worten zusammenfassen wollen, dann bleibt aktuell das Ziel der Behandlung ein Blutdruck von unter 140 mmHg zu 90 mmHg zu erreichen.
Bei älteren Patienten oder bei Patienten mit Diabetes verschieben sich diese Werte ein kleines bisschen.
Nun stellt sich die Frage, wie kann der Blutdruck gesenkt werden?
Hier wird unterschiedlich Vorgegangen, je nachdem wie hoch der Blutdruck bereits ist und wie viele zusätzliche Risikofaktoren bzw Erkrankungen vorliegen.
Der Grundbaustein ist stets eine Lebensstiländerung!
Darauf aufbauend können Medikamente zum Einsatz kommen.
Die folgende Grafik hilft einen Eindruck für die Vorgehensweise zu gewinnen.

Bluthochdruck reduzieren / Blutdruck senken
Wie in dem Bild „Bluthochdruck-Therapie“ bereits deutlich wird, basiert die Blutdrucksenkung auf einer Lebensumstellung. Das Problem am Blutdruck ist die Komplexität der Einflussfaktoren. Die sind bis heute nicht vollends erforscht, daher umfasst die Umstellung so eine breite Palette.
Darauf aufbauend werden Medikamente genutzt um den Blutdruck in Regionen zu lenken die für unsere Blutgefäße weniger kritisch sind.
Bleiben wir zunächst bei der empfohlenen Lebensweise bei Hypertonie.
Lebensweise bei Bluthochdruck – Blutdruck natürlich senken
Bewegung und Sport
- Dynamische Belastungen, also ein häufiger Wechsel zwischen Anspannung und Erschlaffen ist empfehlenswert.
- Der Kraftaufwand sollte gering bis mäßig sein und eine maximale Beanspruchung von 60-70% nicht überschreiten.
- 3 bis 5x in der Woche für 30 bis 45 Minuten.
- möglichst wenig statische Belastung (Kraftübungen)
- Bei vorliegender Hypertonie dringend mit ihrem Arzt besprechen
Sportarten die sich in der Regel besonders gut eignen sind:
- Joggen,
- Wandern,
- Radfahren und
- Schwimmen.
→ Tiefer in die Materie geht es hier:
Stress vermeiden
Stress führt zur Ausschüttung von Adrenalin. Adrenalin pusht die Leistungsbereitschaft unseres Körpers. Das ist eine natürliche und vorhergesehene unseres Körpers.
Das Problem ist, dass lang anhaltender Stress, wie er heutzutage häufig vorkommt, dem Körper keine Möglichkeit einräumt Stresshormone wieder abzubauen. In der Folge bleibt der Blutdruck länger (konstant) erhöht.
Negativer Stress sind:
- Angstzustände
- Probleme in der Familie oder im Job
- Hetze
- Existenzangst
- Leistungsdruck
- Lärm
- …
Es gilt diese Stressauslöser zu vermeiden oder den Stress zeitnah abzubauen, ihn zu „verarbeiten“. Möglichkeiten dazu sind vielfältig und komplett individuell anpassbar.
Beispiele:
- Autogenes Training
- Spaziergang
- Atemübungen
- Grundsätzlich auch Ausdauersport
- Zeitmanagement
- Meditation
- Yoga
- angepasste und regelmäßige Pausen
→ Tiefer in die Materie geht es über den folgenden Button:
Ernährung
Die Ernährung ist für unsere körperliche Fitness so ähnlich wie der Boden für den Hausbau, eine unerlässliche Voraussetzung.
Je stabiler der Boden ist, desto stabiler kann das Haus gebaut werden. Je ausgewogener unsere Ernährung ist, desto besser kann unser Körper funktionieren.
Eckdaten:
- maximal 5-6 Gramm Salz
- wenig Alkohol
- viel Obst und Gemüse
- wenig gesättigte Fette (wenig tierische Fette)
Ins Detail geht es über den folgenden Button:
Gewichtsreduktion
Die Gewichtsreduktion geht einher mit Sport und gesunder Ernährung. Insbesondere die stammbetonte Adipositas (runder Bauch) sollte vermieden werden.
Wie wird das Körpergewicht beurteilt?
Zu Einschätzung wird hier der BMI (Body Mass Index) verwendet. Für die Berechnung benötigen wir die Körpergröße zum Quadrat und das Gewicht.
→ Gewicht : (Körpergröße)² = BMI
→ 99,2 kg : (1,74 x 1,74) = 99,2 : 3,0276 = 32,765 BMI
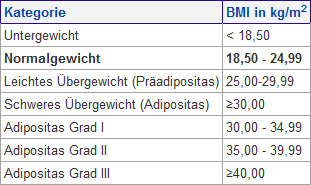
Anhand der Tabelle können wir nun ablesen, dass die „Testperson“ im ersten Grad der Adipositas steckt. Eine Gewichtsreduktion ist daher bereits sehr empfehlenswert.

Bluthochdruck – Medikamente (Antihypertensiva)
Die Phamakologische Therapie wird in den Leitlinien beschrieben und wird je nach Studienergebnisse immer wieder angepasst. Die aktuelle Leitlinie (Stand Mai 2018) stammt aus dem Jahr 2014.
Je nach Auswertung der Studien werden Antihypertensiva in verschiedene Klassen unterteilt. Teilweise weichen die Einteilung und Bewertungen verschiedener Institution voneinander ab.
Wir wollen uns hier primär mit den „Antihypertensiva der Ersten Wahl“ beschäftigen.
Antihypertensiva der Ersten Wahl
- Diuretika (Thiazide)
- Betablocker
- Calciumantagonisten (Dihydropyridine, Verapamil, Diltiazem)
- ACE-Hemmer
- Angiotensin-rezeptorblocker
- Mineralokortikoidrezeptorantagonisten
ACHTUNG! Ich werde bei den Medikamenten nicht tiefer ins Detail gehen!
Denn meiner Meinung nach stehe ich hier in der Verantwortung, die Aufklärung über die Medikamente einem Mediziner zu überlassen!
2 Gründe:
a) Jede Hypertonie ist individuell und bedarf einer genauen Untersuchung mit ggf. Labordiagnostik
b) Es geht um Ihr Leben!
Wer sich aber auf das Gespräch mit dem Arzt vorbereiten möchte! Der darf gern auf die Leitlinien für Hypertonie zugreifen oder sich das folgende Video ansehen.
Bei dem Video muss ich Sie allerdings vorwarnen, es ist eine medizinische Vorlesung die von Fachbegriffen nur so wimmelt. Es ist hart dem ganzen ohne Vorwissen zu folgen. Allerdings ist es das, mit Abstand, informativste und umfangreichste Video welches ich bei meinen umfangreichen Recherchen gefunden habe.
Schwangerschaftshypertonie (Gestationshypertonie)
Sie tritt während der Schwangerschaft auf. Sie beginnt häufig nach der 20. Schwangerschaftswoche und dauert zumeist bis maximal zur 6. Woche nach der Geburt an. Rund 10%, bei Erstgebärenden sogar 15%, entwickeln im Laufe der Schwangerschaft eine Hypertonie.
Die Gestationshypertonie kann isoliert auftreten, ist aber meist mit einer Proteinurie und mit der Bildung von Ödemen verbunden. Aufgrund dieser drei Symptome wurde früher auch häufig die Bezeichnung EPH-Gestose (Edema + Proteinurie + Hypertonie) verwendet.
(Proteinurie = Eiweiß (Proteine) im Urin / Eiweißausscheidung von mindestens 300 mg/24 Stunden)
(Ödem = sind Ansammlungen von wässriger Flüssigkeit im Körpergewebe)
Mittlerweile ist hinreichend bekannt, dass neben der Schwangerschaftshypertonie nicht immer auch eine Proteinurie besteht.
Mögliche Komplikationen: Präeklampsie, Eklampsie, Pfropfpräeklampsie, HELLP-Syndrom
Präeklampsie: Ist eine Multiorganerkrankung die sich vorwiegend an den Nieren (renal) oder im Gehirn (zerebral) zeigt. Bei einer vorbestehenden Hypertonie, Diabetes und Nierenerkrankungen ist das Risiko deutlich erhöht. Wenn die Präeklampsie zu einer dieser anderen Erkrankungen dazu kommt, dann spricht man von der Pfropfpräeklampsie. Da sie aufgepfropft ist auf die Grunderkrankung.
Schwerste Verlaufsform der Präeklampsie:
- Eklmapsie (tonisch-klonische Krampfanfälle)
- HELLP-Syndrom
- H: Hämolyse (Hemolysis)
- EL: erhöhte Leberenzyme (Elevated liver enzymes)
- LP: erniedrigte Thrombozyten (Low platelets)
Da eine medikamentöse Behandlung der Hypertonie während der Schwangerschaft problematisch ist, wird erst eingegriffen, wenn der Blutdruck bei 170/110 oder höher liegt. Bei der Pfropfpräeklampsie werden ab 160/100 mmHg Medikamente in Betracht gezogen.
Die aktuelle Studienlage spricht dafür, dass mit der medikamentösen Behandlung ein geringeres Geburtsgewicht einhergeht.
Bei einem Gefäßdruck über den genannten Grenzwerten steigt das Risiko für Hirnblutungen, Krampfanfälle (Eklampsie), Lungenödem, Gerinnungsstörung, Leber- oder Niereninsuffizienz enorm an. Die einzige, bisher bekannte, kausale Therapie ist die Entbindung.
Die Gefahr für den Nachwuchs besteht in einer Plazentainsuffizienz. In diesem Fall werden die Gefäße der Plazenta nicht mehr richtig mit Blut durchströmt und das Baby wird ggf nicht mehr ausreichend versorgt.
Aus welchem Grund sind Blutdruckselbstmessungen in der Schwangerschaft wichtig?
- Als Ergänzung zur Messung beim Arzt, zur sicheren Diagnose des Weißkitteleffekts. Dieser kommt in der Schwangerschaft sehr häufig vor.
- Aufdecken einer maskierten Hypertonie.
- Frühe Erfassung eines Blutdruckanstiegs in der Schwangerschaft
- Größere Therapiesicherheit mit Vermeidung von: Krankenhausfehleinweisung, vorzeitige stationäre Aufnahme in der Entbindungsklinik
Antihypertensiva (Blutdruckmedikamente) in der Schwangerschaft:
geeignet: Alpha-MEthyldopa
eingeschränkt geeignet: selektive Beta, -Rezeptorblocker (Metroprolol), Dihydralazin, Nifedipin. Verpamil, Dieretika
nicht geeignet: ACE-Hemmer, Angiotensin-AT, Antagonisten, …
möglicher Einfluss auf die Kinder
In einer Studie von Katri Raikonen von der Universität Helsinki konnte „signifikante“ IQ-Unterschiede festgestellt werden. Der Unterschied bei den Kindern von Hochdruck-Müttern und Normaldruck-Müttern lag bei 2,88 Punkte.
Meine Meinung dazu: Ob ein Durchschnitt von 2,88 Punkte als signifikant durchgeht? Da bin ich mir nicht sicher, aber es ist durchaus nachvollziehbar, wenn man diesen möglichen IQ-Verlust vermeiden möchte.
Fazit der Schwangerschaftshypertonie:
Die Vorbereitung beziehungsweise der Lebensstil vor der Schwangerschaft ist von hoher Bedeutung. Da es nahezu der einzige Einflussfaktor ist, den wir aktiv beeinflussen können.
Niederländische Forscher haben herausgefunden, dass bei der Schwangerschaftshypertonie zuvor bereits 41% der Frauen von Bluthochdruck betroffen waren.
FAQ zur Hypertonie bzw. zum Bluthochdruck
Was ist die Weißkittelhypertonie?
Diese Hypertonie beschreibt den Hochdruck der uns deutlich zeigt, dass wir uns beim Blutdruck messen beim Arzt unwohl fühlen. Durch dieses erlebte Unbehagen reagiert unser Körper mit Stress und schon steigt der Blutdruck an.
Ob der Bluthochdruck nur durch den Weißkitteleffekt entsteht oder ob wirklich eine Hypertonie vorliegt kann mit Selbstmessungen (mit einem Blutdruckmessgerät) oder mit einer Langzeitblutdruckmessung erforscht werden.
Was ist die Maskierte Hypertonie?
Einige von uns empfinden bei der Messung in der Arztpraxis herrliche Entspannung vom stressigen Alltag, Entspannung ist wirklich etwas schönes.
Das Problem ist, wenn der sonstige Alltag nur wenig Ruhe bietet. Denn dann maskiert sich die, durch Stress verursachte, Hypertonie bei der ärztlichen Messung und wird möglicherweise nicht entdeckt.
Die maskierte Hypertonie ist der perfekte Beleg dafür wie belastend der heutige Arbeitsalltag sein kann.
Auch hier ist die Selbstmessung mit einem empfohlenem Blutdruckmessgerät angebracht.
Was ist die isolierte systolische Hypertonie?
Sie wird häufig bei älteren Menschen diagnostiziert, daher wird sie auch gern „Altershochdruck“ genannt. Sie könnten in diesem Zusammenhang auch den Begriff „erhöhte Amplitude“ begegnen.
Der Begriff beschreibt eine erhöhte Differenz zwischen systolischem und diastolischem Blutdruck. Normalerweise sollte die Amplitude nicht über 60 mmHg liegen.
Aber was ist die Isolierte systolische Hypertonie?
Mit zunehmenden Alter verringert sich die Elastizität der Blutgefäße und dadurch steigt der systolische Blutdruck kontinuierlich an.
Hingegen erreicht der diastolische Blutdruck zwischen dem 55. und 60. Lebensjahr sein Maximum und fällt dann teilweise sogar wieder ab.
Zur Senkung dieser Form der Hypertonie werden ähnliche Mittel eingesetzt wie bei der primären Hypertonie. Allerdings ist es schwierig diese Form ganz ohne Medikamente in den Griff zu bekommen. Häufig werden hier sogar Kombinationstherapien eingesetzt.
Neben der fehlenden Elastizität kann eine andere Ursache eine Funktionsstörung der Aortenklappe sein. Die Aortenklappe liegt am Ausgang der linken Herzkammer und soll den Blutrückfluss in das Herz unterbinden. (Dieses Krankheitsbild kann unter Umständen bereits in jungen Jahren auftreten.)
Sollten Sie eine isolierte systolische Hypertonie bei der Selbstmessung feststellen, dann suchen sie bitte einen Arzt auf und lassen sich behandeln.
Was ist die pulmonale Hypertonie?
Hintergrundwissen: Großer und kleiner Blutkreislauf
Der kleine Blutkreislauf führt vom Herzen durch die Lunge und zurück zum Herzen, der große Blutkreislauf schickt das, mit Sauerstoff angereicherte, Blut anschließend durch den gesamten Körper. Die arterielle Hypertonie bezieht sich auf den großen Blutkreislauf.
Die pulmonale Hypertonie ist ein Sammelbegriff für verschiedene Formen des Lungengefäßhochdrucks. Demnach liegt hier eine Hypertonie des kleinen Blutkreislaufes vor.
Im kleinen Blutkreislauf wird das Blut in einem großen Netz aus kleinen Blutgefäßen (Kapillaren) mit Sauerstoff angereichert. Kommt es zu einer Störung (z.B. eine Verengung) in diesem Netz, kann sich das Blut stauen. Die Folge ist dann ein erhöhter Druck in den Gefäßen.
Ähnlich wie bei der arteriellen Hypertonie, wird auch die pulmonale Hypertonie aufgeteilt.
a) eigenständige Erkrankung – ohne konkrete Ursachen
b) Begleiterscheingung – z.B. Herleiden, COPD, HIV-Infektion, Bindegewebeerkrankungen, Lungenthrombosen und auch eine Medikamten können der Auslöser sein.
Definition / Klassifikation
- Pulmonal-arterielle Hypertonie (PAH)
- Pulmonale Hypertonie infolge von Linksherzerkrankungen
- Pulmonale Hypertonie infolge von Lungenerkrankungen und/oder Hypoxie
- Chronisch thromboembolische pulmonale Hypertonie (CTEPH) und andere Pulmonalarterien-Obstruktionen
- Pulmonale Hypertonie mit unklarem und/oder multifaktoriellem Mechanismus.
Symptome:
- Müdigkeit
- Leistungsschwäche
- Kurzatmigkeit
- Wasseransammlungen (Ödeme)
- Herzschmerzen
- Ohnmachtsanfälle
Diagnose:
- Elektrokardiogramm,
- Röntgen-Thorax,
- Echokardiografie,
- Lungenfunktionstest und arterielle beziehungsweise kapilläre Blutgasanalyse,
- Ventilations-/Perfusiosszintigrafie,
- hochauflösende Computertomografie mit Kontrastverstärkung,
- kardiale Magnetresonanztomografie,
- Blutuntersuchungen inklusive immunologisches Labor,
- Abdomen-Ultraschall,
- Rechtsherzkatheter (RHK) und gegebenenfalls Vasoreagibilitätstestung,
- Pulmonalis-Angiografie.
Behandlung:
Die Behandlung wird nach dem Konzept der Risikostratifikation gewählt.
In der Summe ist es eine komplexe Gesamtstrategie um verschiedene Faktoren so auszubalancieren, dass ein „geringes Risiko“ für den Patienten besteht.
Das ist ein grober Überblick zur pulmonalen Hypertonie. Weitergehende Informationen finden sie hier:
→ https://www.aerzteblatt.de/archiv/187325/Pulmonale-Hypertonie-Was-ist-neu
Was ist der ICD-Codes?
→ International Statistical Classification of Diseases and Related Health Problems
ist das wichtigste, weltweit anerkannte Klassifikationssystem für medizinische Diagnosen.
Mit anderen Worten ist der ICD-Code eine Identifikationsnummer für eine Erkrankung.
Was ist der Unterschied zwischen erhöhter Blutdruck und Bluthochdruck?
Wenn der Blutdruck vereinzelt über die Grenzwerte (140 zu 90 mmHg) schießt, dann spricht man vom erhöhten Blutdruck. Passiert das häufig oder ist er chronisch darüber, dann spricht man vom Bluthochdruck oder der Hypertonie.
Quellen:
http://leitlinien.dgk.org/files/2014_Pocket-Leitlinien_Arterielle_Hypertonie.pdf
http://www.uk.rub.de/aktuell/hdz/meldung00114.html.de
https://edoc.rki.de/oa/articles/re8KOEo8EndiU/PDF/27o1T5kanfuvA.pdf
https://www.aerzteblatt.de/archiv/195187/Arterielle-Hypertonie-Das-Leid-mit-den-Leitlinien
https://www.zeitschrift-sportmedizin.de/fileadmin/content/archiv2007/heft09/328-333.pdf
https://www.vis.bayern.de/ernaehrung/ernaehrung/ernaehrung_krankheit/hypertonie.htm
http://www.kup.at/kup/pdf/7308.pdf
https://www.herzstiftung.de/Bluthochdruck-Sonderband.html
https://www.aerzteblatt.de/archiv/187325/Pulmonale-Hypertonie-Was-ist-neu